GIỚI THIỆU:
Sinh thiết gai nhau (CVS) là quy trình lấy một mẫu nhỏ của nhau thai để chẩn đoán di truyền trước khi sinh, thường là trong ba tháng đầu sau 10 tuần tuổi thai. Thường CVS có thể thực hiện sớm hơn chọc ối do đó cho kết quả sớm hơn chọc ối giúp sản phụ quyết định sớm trong ba tháng đầu có muốn kéo dài thai kỳ hay không khi kết quả bất thường.
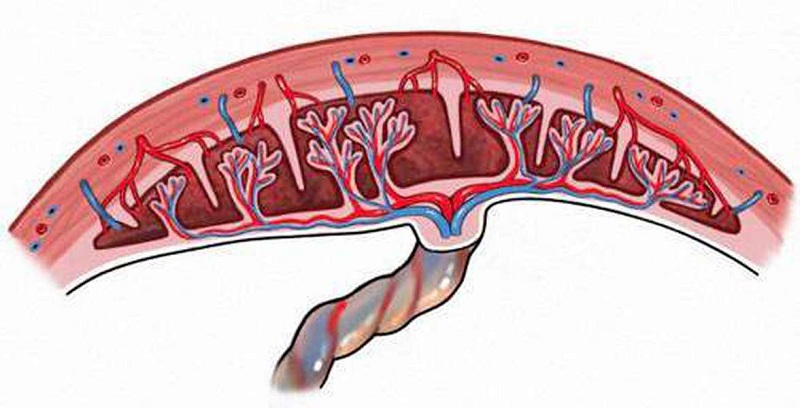
Ảnh internet
CHỈ ĐỊNH:
» CVS cho phép chẩn đoán trước sinh về phân tích di truyền tế bào, sinh hóa / phân tử hoặc DNA của thai nhi.
» Những chỉ định cho chẩn đoán di truyền trước sinh bao gồm:
+ Tuổi mẹ lớn hơn hoặc bằng 35
+ Sinh con lần trước bị rối loạn nhiễm sắc thể hoặc di truyền
+ Bất thường nhiễm sắc thể bố, mẹ.
+ Thai phụ có cha mẹ là người bị rối loạn nhiễm sắc thể giới tính
+ Phát hiện dị tật bẩm sinh trong 3 tháng đầu qua siêu âm
CHỐNG CHỈ ĐỊNH:
Bất đồng nhóm máu mẹ con là một chống chỉ định tương đối vì CVS có thể gây chảy máu mẹ-con trong quá trình làm thủ thuật gây đáp ứng miễn dịch.
Ngoài ra, cũng như chọc ối thì CVS có nguy cơ lây nhiễm dọc chẳng hạn như bệnh HIV, viêm gan B và C. Điều này có thể bị ảnh hưởng bởi tải lượng virus.
SỰ THAY THỂ THỦ THUẬT:
+ Chọc ối là một phương pháp có thể thay thế cho CVS vì cả hai phương pháp này đều cung cấp thông tin di truyền về cơ bản là giống nhau. Việc lựa chọn phương pháp nào phụ thuộc vào đánh giá cá nhân của thai phục về lợi ích và nguy cơ của từng kỹ thuật. CVS thường được thực hiện sớm hơn chọc ối khoảng 4-6 tuần. Mặc dù chọc ối có thể được thực hiện trong ba tháng đầu (tức là chọc ối sớm, điển hình là khi tuổi thai 11 đến 13 tuần), tuy nhiên chọc ối sớm không được khuyến cáo cho hầu hết thai phụ vì làm tăng nguy cơ sẩy thai và biến chứng cho thai kỳ cao hơn CVS hoặc khi thực hiện vào 3 tháng giữa. Trong 3 tháng giữa thai kỳ, thì độ chính xác và mức độ an toàn của CVS thì thấp hơn so với chọc ối.

+ NIPT (noninvasive prenatal testing) mặc dù không dùng chẩn đoán nhưng có độ nhạy và độ đặc hiệu cao cho sàng lọc trisomy 21 (Hội chứng Down), do đó nhiều sản phụ ưu tiên làm NIPT hơn các xét nghiệm xâm lấn khá như CVS hoặc chọc ối.

QUY TRÌNH:
CVS là một thủ thuật được thực hiện dưới sự hướng dẫn của siêu âm, thường được thực hiện ở các cơ sở chuyên về chẩn đoán tiền sản.
a. THỜI ĐIỂM THỰC HIỆN:
+ CVS thường được thực hiện từ 10 đến 13 tuần tuổi thai. Việc thực hiện thủ thuật trong thời gian này vì nếu thực hiện sớm hơn thời gian này có thể tăng nguy cơ biến chứng cho thai kỳ như sẩy thai hoặc dị thật bẩm sinh . Mặc dù CVS có thể được thực hiện ở tuổi thai 14 tuần trở lên, tuy nhiên chọc ối được ưu tiên hơn khi tuổi thai ≥15 tuần vì nó được thực hiện dễ hơn về mặt kỹ thuật, thoải mái hơn cho bệnh nhân và tránh được chẩn đoán không chính xác trong trường hợp thể khảm nhau thai.
b. CHUẨN BỊ: Trước đó thai phụ nên được siêu âm để kiểm tra số lượng phôi thai và nhau thai (trong trường hợp song thai) và tầm soát những bất thường về cấu trúc thai nhi.
c. KỸ THUẬT THỰC HIỆN:
+ Phương pháp CVS có thể được thực hiện qua ngã bụng (TA-CVS) hoặc qua ngã cổ tử cung (TC-CVS). Sự ưu tiên lựa chọn phương pháp phụ thuốc nhiều vào vị trị nhau bám. Nhìn chung, TA-CVS có được ưu tiên chọn lựa hơn do ít nguy cơ biến chứng hơn về tỉ lệ sẩy thai, chảy máu, nhiễm trùng và tỉ lệ thành công cao hơn TC-CVS.
+ Khi bánh nhau ở đáy tử cung thì TA-CVS được ưu tiên chọn hơn, trong khi đó khi bánh nhau ở mặt sau tử cung hoặc tử cung ngã sau thì TC-CVS lại dễ thực hiên hơn TA-CVS.
+ Các yếu tố làm TC-CVS khó thực hiện bao gồm âm đạo co thắt, chít hẹp cổ tử cung, polyp và u cổ tử cung, khối u tử cung đoạn dưới.
d. ĐÁNH GIÁ MẪU BỆNH PHẨM:
CVS cần ít nhất 5 mg mô gai nhau.. Nếu có một lượng máu lớn trong mẫu bệnh phẩm, máu cần được loại bỏ ngay để tránh tình trạng mẫu mô gai nhau trong cục máu đông. Cục máu đông được loại bỏ và các gai nhau được tách ra từ màng rụng của mẹ bằng kẹp bằng kính hiển vi và sau đó các gai nhau được làm sạch và chuyển vào môi trường thích hợp.
e. ĐÁNH GIÁ DI TRUYỀN:
Gai sau sau sinh thiết bao gồm các tế bào hợp bào nuôi bên ngoài, tế bào nguyên bào nuôi ở giữa và lõi tế bào trung mô bên trong. Bộ nhiễm sắc thể sẽ thấy được trong vòng 2 đến 48 giờ sau khi lấy mẫu bằng cách kiểm tra trực tiếp nguyên bào nuôi vì những tế bào này có chỉ số nguyên phân cao và có thể được kiểm tra trong kỳ giữa của chu kỳ tế bào. Tuy nhiên, do nguy cơ kết quả dương tính giả của việc dùng nguyên bào nuôi, nên nuôi cấy các tế bào trung mô nên được thực hiện đồng thời vì các tế bào này phản ánh tốt hơn kiểu gen của thai nhi.

f. ĐA THAI:
+ CVS có thể được thực hiện trong trường hợp song thai bằng phương pháp TA-CVS hoặc TC-CVS hoặc kết hợp cả thai (TA cho một thai và TC cho thai còn lại).
– Có thể chỉ cần lấy một mẫu trong song thai một bánh nhau.Tuy nhiên, có nhiều báo cáo về sự khác biệt bộ nhiễm sắc thể trong song thai đơn hợp tử, do đó nhiều chuyên gia đề nghị có thể lấy mẫu cả hai thai nếu có sự bất thường.
– Nếu trong trường hợp song thai hai bánh nhau, quy trình tương tự như CVS đối với đơn thai (nhưng với hai lần riêng biệt). Kết hợp TA-CVS và TC-CVS có thể cần thiết trong một số trường hợp để tránh tình trạng trộn mẫu song thai: ví dụ trong trường hợp là khi một bánh nhau nằm trước và nhau sau.
+ Nếu kết quả không rõ ràng nếu có sự pha trộn mẫu bệnh phẩm trong song thai hoặc với tế bào mẹ thường tỉ lệ xảy ra cao hơn khi CVS hơn là chọc ối trong đa thai. Nguy cơ sai mẫu bệnh phẩm trong song thai là 0,6-0,8%.
g. CHĂM SÓC SAU THỦ THUẬT:
Thai phụ có thể quay lại hoạt động thể chất bình thường sau thủ thuật, nhưng nên tránh các hoạt động nặng nhọc và tránh quan hệ tình dục trong 24 giờ. Nhiều trường hợp thấy vài giọt máu chảy là bình thường, tuy nhiên nên khám ngay khi chảy máu kéo dài, đau, sốt hoặc những bất thường khác.
BIẾN CHỨNG:
+ Biến chứng đáng lo ngại nhất của CVS là gây sẩy thai, ngoài ra, một số biến chứng khác như gây chảy máu, nhiễm trùng.
+ Sẩy thai: Phần lớn bằng chứng từ các thử nghiệm ngẫu nhiên, được thực hiện hơn 30 năm trước, cho thấy CVS có liên quan đến tỷ lệ sẩy thai cao hơn so với chọc ối. Tuy nhiên, nguy cơ sẩy thai TC-CVS cao hơn chọc ối và cao hơn TA-CVS. TA-CVS và chọc ối dường như có tỉ lệ biến chứng sẩy thai tương tự nhau.
Nguy cơ sẩy thai phụ thuộc vào các yếu tố:
• Tuổi thai nhỏ tại thời điểm thực hiện thủ thuật
• Số lần thực hiện càng nhiều thì nguy cơ càng cao
• Sử dụng canula qua đường cô tử cung thay vì dùng kẹp sinh thiết
• Phụ thuộc vào kỹ năng và kinh nghiệm của người thực hiện
• Thai phụ áp dụng hỗ trợ sinh sản.

+ Chết chu sinh: Tỉ lệ chết chu sinh giữa dùng CVS và chọc ối không có sự khác biệt (7/1000 và 6/1000) và không phụ thuộc vào phương pháp CVS (TA-CVS hoặc TC-CVS).
+ Chảy máu: Chảy máu âm đạo lượng ít sau CVS thì gặp trong 1/3 trường hợp. Tỉ lệ cháy máu kéo dài gặp trong TC-CVS cao hơn TA-CVS (7-10% và 6%)
+ Nhiễm trùng: Rất ít trường hợp nhiễm trùng được báo cáo sau CVS. Nhiễm trùng truyền dọc mẹ-con như viêm gan, CMV, toxoplasma, HIV cũng được báo cáo. Việc nhiễm trùng trong tử cung cũng có thể là nguyên nhân gây ra sẩy thai.
+ Vỡ ối: Vỡ ối cấp thường hiếm khi xảy ra. Vỡ ối trễ sau thủ thuật vài ngày đến vài tuần xảy ra trong 0,3%.
TÀI LIỆU THAM KHẢO:
- Alessandro Ghidini, MD, Chorionic villus sampling, Uptodate (2021).
XEM THÊM
Dấu hiệu nhân biết ối vỡ(Mở trong cửa số mới)
Đa ối & những điều mẹ nên quan tâm(Mở trong cửa số mới)

Một số bài viết khác:
SỰ GIA TĂNG NGUY CƠ MỔ LẤY THAI Ở BỆNH NHÂN TIỂU ĐƯỜNG DO CƠN GÒ TỬ CUNG KÉM
CỬ ĐỘNG THAI VÀ NHỮNG ĐIỀU CẦN BIẾT
BỆNH PHỤ KHOA – CÁC BỆNH LÝ VỀ ÂM HỘ
DỰ PHÒNG THIẾU MÁU TRONG THAI KỲ
Ý NGHĨA XÉT NGHIỆM MÁU KHI MANG THAI
LỢI ÍCH NUÔI CON BẰNG SỮA MẸ, CHO CON BÚ ĐÚNG CÁCH